病例导读
一例中老年男性患者,以心力衰竭(心衰)、左心室扩大、重度左心室收缩功能不全和完全性左束支传导阻滞为主要表现,最终经心脏彩超(ECHO)和心脏磁共振成像(CMR)检查确诊为左心室致密化不全(LVNC)。患者在积极抗心衰药物治疗基础上,置入了有心脏再同步功能的置入式心律转复除颤器(CRT-D)。经过3个月随访后,患者临床症状消失,左心室缩小、左室射血分数(LVEF)明显改善。对本例患者的治疗表明,心脏再同步治疗(CRT)可使LVNC患者获益,从而改善症状并逆转左心室重构。
病历摘要
患者男性,56岁,因“发热、咳嗽伴气短1周”入院。
患者1周前受凉后出现发热,体温最高达38.3 ℃,伴咳嗽、咳黄痰、活动时气短和夜间不能平卧,无双下肢水肿和尿量减少。患者发病前平素体力活动略受限,快步行走时会出现气短,但无胸痛、后背痛及上肢放射痛。
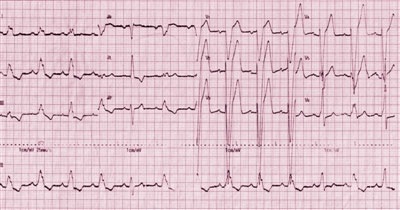
患者至外院就诊,心电图(ECG)检查示窦性心律、完全性左束支传导阻滞(CLBBB)、QRS间期为198 ms(图1)。
患者既往有高血压史10余年,口服降压药物治疗后,血压控制满意。有蛋白尿史3年;有大量吸烟、饮酒史,但已戒烟、戒酒多年。
入院查体
患者体温36.5 ℃,血压130/80 mmHg,心率100 bpm,呼吸20 bpm。
高枕卧位,颈静脉不充盈。双肺满布哮鸣音及湿音,心界向左下扩大,律齐,未闻及杂音,肝脾未触及,双下肢不肿。
实验室检查
血红蛋白、白细胞、血小板和中性粒细胞分类分别为152 g/L、9.43×109/L、 200×109/L和81.9%。 丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)和血清肌酐、尿素氮水平正常。低密度脂蛋白胆固醇(LDL-C)和高密度脂蛋白胆固醇(HDL-C)分别为4.18 mmol/L和 0.68 mmol/L。血气分析示pH值、二氧化碳分压和氧分压分别为7.42、38.5 mmHg和76.5 mmHg。心肌酶谱(CK、CK-MB和cTnI)均在正常范围,血清脑钠肽(BNP)为1200 pg/ml(正常值<100 pg/ml)。
影像学检查
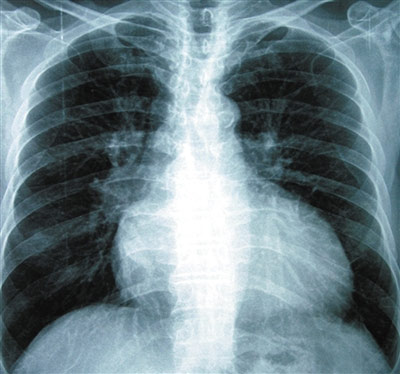
胸部X线 双肺纹理清晰,未见斑片影,心影增大,心胸比为0.65(图2)。
胸部增强CT及冠脉重建 双侧胸腔积液、左心室增大、冠脉粥样硬化,但未见明确的冠脉狭窄性病变。
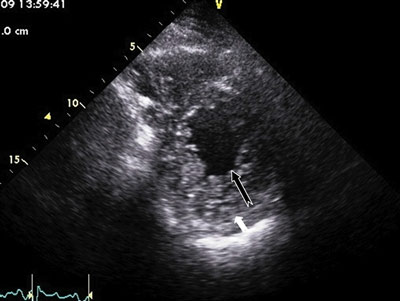
ECHO 左房增大(前后径57 mm)、左心室舒张末期和收缩末期直径分别为79 mm和69 mm, LVEF为24%,左心腔可见网状回声及大量疏松肌小梁,隐窝未见血栓,疏松层与致密层厚度比值>2,提示左心室心肌致密化不全(LVNC)(图3)。
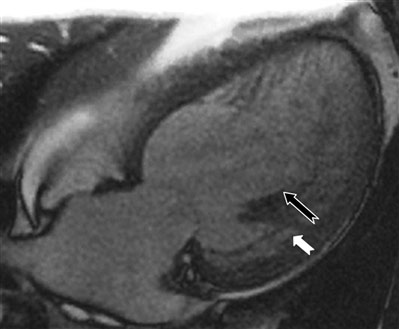
心脏磁共振 左心室前、侧及下壁心肌疏松层与致密层厚度比值>2,符合LVNC的表现(图4)。
图1 置入CRT-D前,ECG示窦性心律、CLBBB、QRS间期198 ms
图2 置入CRT-D前,胸部X线示心影增大,心胸比达0.65
图3 胸骨旁短轴收缩末期ECHO图像(黑色箭头代表疏松层厚度,白色箭头代表致密层厚度)
图4 CMR示疏松层(黑色箭头所示)与致密层(白色箭头所示)厚度比值>2
图5 置入CRT-D后ECG示窦性心律、QRS间期缩短至132 ms
诊治思维
病史特点
患者发热、咳嗽、咳痰,两肺布满哮鸣音和湿音,白细胞和中性粒细胞增多,考虑存在下呼吸道感染,入院后给予抗生素控制支气管感染。
患者胸部X线和ECHO检查示心脏扩大、射血分数下降,加之患者有活动时气喘和活动耐力下降表现,表明症状除由感染造成外,还包括心衰因素。因此,同时给予患者药物[包括β受体阻滞剂(卡维地洛)、血管紧张素受体拮抗剂(缬沙坦)和醛固酮受体拮抗剂(螺内酯)等]治疗以控制心衰。
治疗经过
经药物治疗后,患者临床症状虽明显好转但仍存在,且NYHA(纽约心脏学会心功能分级)仍为Ⅲ级,因此随后给予患者心脏再同步治疗(CRT),置入CRT-D并进行优化,起搏后ECG示QRS间期缩短至132 ms(图5)。
3个月后随访时患者症状消失,NYHA改善为Ⅰ级。复查ECHO示,左心室舒张末期和收缩末期直径分别缩小至58 mm和44 mm,LVEF升至47%。
关于诊断的思考
患者为中老年男性,发病前有活动耐力下降,ECG示CLBBB,影像学检查示左心室明显扩大、左心室收缩功能明显减退,且BNP明显升高。鉴别诊断应考虑以下疾病:
缺血性心肌病
缺血性心肌病是中老年患者心衰的最常见病因。
本例患者为男性,有长期吸烟史和高血压史,并有脂代谢异常(LDL-C明显增高,HDL-C明显降低)。然而,患者既往无心绞痛和心肌梗死史,且心肌酶谱在正常范围,冠脉CT重建也未见明确狭窄性病变。ECHO未见室壁变薄和节段性室壁运动异常等改变,CMR未见室壁或心内膜下的瘢痕样病变。因此缺血性心肌病的诊断无法成立。
扩张型心肌病
1980年,世界卫生组织(WHO)将扩张型心肌病定义为,原因不明的左心室或双心室扩大,伴左心室收缩功能受损,伴或不伴心衰症状,但诊断前提是除外其他病因。
本例患者心脏影像学检查(ECHO和CMR)均提示左心室心肌疏松层与致密层厚度比>2,符合心肌致密化不全改变,因此扩张型心肌病的诊断不成立。
酒精性心肌病
酒精性心肌病无特异性诊断方法。该病一般起病隐匿,多见于中青年男性,若能排除其他心脏疾病,并有大量饮酒史(乙醇量>125 ml/d,约合白酒150 g或啤酒4瓶),持续10年以上,且戒酒4~8周后病情明显改善,则考虑诊断为酒精性心肌病。
本例患者虽有长期大量饮酒史,但症状出现在戒酒多年后,因而不支持酒精性心肌病的诊断。
左心室致密化不全
1984年,左心室致密化不全(LVNC)的形态学改变首次被描述。1990年,LVNC的概念首次被提出。2006年,美国心脏学会(AHA)将LVNC归为遗传性心肌病,该病年发病率为0.05%~0.24%,且男性多于女性。
临床特点 LVNC的临床特点包括心衰、心律失常、血栓栓塞和心源性猝死(SCD)。
LVNC常累及心尖部,其次为左心室中部的下壁和侧壁。预后个体差异大,但总体上与其他心衰相似。
病理特点和机制 病理特点为过深的隐窝和明显的肌小梁形成,与左心室(非冠脉循环)相交通,病理机制为正常胚胎发育过程中肌小梁退化障碍。
明显的肌小梁定义为,突出于局部心室壁≥3 mm,伴肌小梁间隐窝形成,其间充满来自左心室的血液。
诊断
以ECHO和CMR为代表的心脏影像学检查是主要诊断手段。诊断LVNC的依据为,室壁疏松层与致密层厚度比>2,且除外其他器质性心脏病。
关于LVNC治疗的思考
LVNC的治疗主要针对心衰、心律失常(包括SCD)和可能发生的血栓栓塞事件。对于终末期患者,可考虑予以心脏移植。
心衰
药物治疗是心衰治疗的基础,近来有文献报告CRT可明显改善症状和预后,尤其 对于QRS间期明显增宽的CLBBB患者。
本例患者置入CRT-D后症状消失,NYHA恢复至Ⅰ级,ECHO示左心室舒张末期和收缩末期直径明显缩小,LVEF明显改善。
患者在置入CRT后心衰症状明显改善,充分体现了CRT在此类疾病中的治疗价值。
对于既往不明原因的晕厥、持续室性心律失常或心搏骤停幸存者,推荐予以置入埋藏式心律转复除颤器(ICD);对于无以上病史的LVNC患者,2008 年AHA/美国心脏病学会(ACC)/美国心律学会(HRS)颁布的指南将置入ICD列为Ⅱb类适应证。
然而,由于本例患者LVEF明显受损(仅为24%),故具有置入ICD的Ⅰ类适应证。该患者置入CRT-D后3个月内未发生心律失常事件。
血栓栓塞
目前尚无循证证据支持LVNC患者须常规口服抗凝药物来预防可能发生的血栓栓塞事件。
一项意大利研究入选了229例LVNC患者,随访7.3年后,仅4例患者出现缺血性卒中。
然而,文献报告支持患者服用抗血小板药物阿司匹林。
总之,对于LVNC合并心衰和CLBBB的患者,置入CRT可明显改善症状、逆转左心室重构,但CRT对患者预后的影响值得长期随访关注。
(北京协和医院心内科供稿)